新型冠状病毒感染重症患者营养治疗专家建议

组建营养治疗团队
实施营养诊断
即:常规调查营养状况,采用任何合适的工具,实施营养筛查、营养评估及综合评价三级营养诊断营养诊断是营养治疗的前提,所有新型冠状病毒感染患者在开始系统治疗前应该常规调查患者的营养状况,采用任何合适的营养诊断工具,实施三级营养诊断,即营养筛查、营养评估及综合评价。推荐使用重症患者营养评估工具(the nutrition riskin critically ill,NUTRIC)或改良NUTRIC进行营养筛查。采用主观整体评估(subjective globalassessment, SGA)、全球领导人营养不良倡议(globalleadership initiative on malnutrition, GLIM)等工具进行营养评估。临床观察报告,与非重症患者相比,重症患者合并更多的基础疾病(37.6% vs.20.5%),有更多的肺部X改变(26.65 vs.12.5%),有更高的血液学(白细胞、淋巴细胞、血小板及血红蛋白)异常及内环境(肝功能、肾功能、肺功能)紊乱,因此对重症患者要常规进行全面、系统的第三级诊断,即综合评价,从能耗水平、应激程度、炎症反应、代谢状况四个维度对营养不良进行分析,从人体组成、体能、器官功能、心理状况、生活质量对营养不良的后果进行五层次调查,图1。

图1 营养状况三级诊断及其干预流程图注:EN,enteral nutrition,肠内营养;PN, parenteral nutrition,肠外营养;ONS,oral nutritional supplements,口服营养补充;营养教育包括饮食调整、饮食咨询与饮食指导。
营养供给原则
五阶梯营养治疗
即:采用循序渐进的五阶梯营养治疗方法实施营养治疗,遵循饮食优先、口服途径优先,肠内营养优先的原则。遵循50%的原则,保证营养过渡平稳。为了规范新型冠状病毒感染重症患者的营养治疗,最充分地发挥营养治疗显著提高临床治疗效果、显著卫生经济学效益的双重作用,推荐采用循序渐进的五阶梯营养治疗方法:即(1)饮食+营养教育、(2)饮食+口服营养补充(oral nutritional supplements, ONS)、(3)肠内营养(enteral nutrition, EN)(口服或管饲)、(4)部分肠内营养(partialenteral nutrition, PEN)+部分肠外营养(partial parenteralnutrition, PPN)、(5)全肠外营养(totalparenteralnutrition, TPN),图2。遵循3个优先的原则:饮食优先、口服途径优先,肠内营养优先。营养方式首选膳食及营养教育,膳食不足时,才选择人工营养(肠内营养、肠外营养);营养途径首选口服如ONS,口服不足时,才选择管饲或静脉营养;人工营养首先选择肠内营养,肠内营养不足时,才选择肠外营养。当下一阶梯不能满足60%目标需要量2-3天时,应该晋级选择上一阶梯。重症患者的营养过渡,即五阶梯治疗模式中的从下而上和从上而下,要平稳切换或过渡。遵循50%的原则:即肠内营养可以满足50%目标需求时,可以逐步减少、停止肠外营养,同时逐渐增加肠内营养;膳食可以满足50%目标需求时,可以逐步减少、停止肠内营养,同时逐渐增加膳食;反之,不能满足50%目标需求时,不能减少或停止肠外营养、肠内营养。
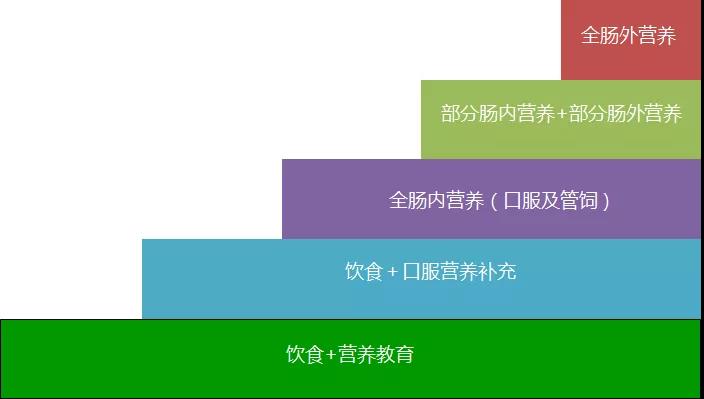
图2 营养不良的五阶梯治疗注:TPN, total parenteral nutrition,全肠外营养;TEN, total enteral nutrition,全肠内营养;PPN, partial parenteral nutrition,部分肠外营养;PEN,partial enteral nutrition,部分肠内营养;ONS,oral nutritional supplements,口服营养补充;营养教育包括饮食调整、饮食咨询与饮食指导。当下一阶梯不能满足60%目标能量需求3~5天(重症患者2-3天)时,应该选择上一阶梯。经许可引自参考文献30。
代谢支持与炎症调节
即:减轻代谢负荷,抑制过激炎症反应,维持内环境稳定。细胞因子风暴、高代谢器官功能衰竭综合征(hypermetabolism organ failure complex,HMOFC)是一个严重威胁,曾经发生于MERS、脓毒症、肿瘤等多种感染性或非感染性疾病。本次新型冠状病毒感染部分患者同样出现了细胞因子风暴和HMOFC,而且是重要致死原因。重症患者应激反应更加严重,代谢紊乱更加显著,炎症因子水平更高,病情变化更快,凸显维持代谢稳态、调节炎症反应的更加重要。在传统的抗病毒治疗、糖皮质激素治疗的同时,加强代谢支持与炎症调节治疗:(1)减少能量供给,降低代谢负荷:重症急性期、血流动力学不稳定、ARDS等严重应激期间仅提供基础代谢所需的能量,“宁饿勿饱”,本文建议酌情从10~15kcal/kg/d或30~50%目标需要量开始;(2)增加蛋白质及支链氨基酸(branched-chain amino acids,BCAA)供给,抑制分解代谢:推荐蛋白质1.5-2.5 g(1.8-3.0 g游离氨基酸)/kg/d,提高BCAA比例到35%不仅可以显著抑制肌肉分解,还可以改善胰岛素抵抗,增强干扰素疗效;(3)抑制过激炎症,调节免疫功能:重症患者使用N-3脂肪酸后死亡风险更低、感染更少、住院时间更短;(4)抑制自由基,减轻过氧化损伤:维生素C3-10g/d静脉注射显著降低重症患者死亡率,缩短升压药及呼吸机使用时间,有可能成为脓毒症患者的标准治疗,对病毒感染导致的ARDS也有疗效;(5)维持肠道功能,减轻胃肠道负荷:早期开始滋养性肠内营养,压缩容量,提高能量密度,补充膳食纤维、益生元,调节肠道菌群,抑制内毒素入血,促进胃肠道排空,使胃肠道“宁空勿胀”。(6)限制液体量,减轻液体负荷:满足主要营养素需求的最小液体量,“宁干勿湿”。
肠内营养
即:创造条件早期实施肠内营养,循序渐进,强调ONS。新型冠状病毒感染患者消化道功能障碍比较少见,腹泻和呕吐发生率分别只有3.7%、5.0%,是实施肠内营养的有利条件,建议创造条件早期实施肠内营养。肠内营养供给应循序渐进,根据患者具体情况,逐步由短肽过渡到整蛋白或匀浆制剂。胃肠道消化吸收不良者,宜选用短肽类或氨基酸类制剂。早期肠内营养(early enteral nutrition, EEN)可以调节Th17/Treg细胞的失衡、抑制IL-23/IL-17轴,减轻脓毒症临床严重程度,总体降低重症患者的感染性并发症。但是对休克、低氧血症、酸中毒、上消化道出血未控制好的重症患者,胃残留量>500ml/6h,肠道缺血、肠梗阻、腹腔间隙综合征、高流量肠瘘远端无喂养通路的重症患者要推迟肠内营养。进入ICU48h内启动的EEN与48h后启动的肠内营养相比,具有显著改善临床预后的优势;重症胰腺炎患者24-48小时内实施肠内营养安全有效,优于48h后的肠内营养。重症患者口服摄食少于推荐目标量热能和蛋白质的60%时,建议及时给予ONS,推荐热量除日常饮食外额外补充400~600kcal/d。合理的肠内营养如ONS使患者在营养上、功能上、临床上及经济上获益。但是重症患者单纯依靠肠内营养多数难以达到目标需要量。一个包括26个国家、201个医院,3390例机械通气患者的前瞻性研究发现,患者进入ICU后平均38.8h开始实施肠内营养,74.0%的患者没有达到80%的目标能量,患者实际只摄入了61.2%、57.6%的医嘱能量及蛋白质。单纯肠内营养的重症患者因而具有很高的营养不良风险(aOR=3.77, 95%CI=2.71-5.24)。肠内营养联合肠外营养更易达到目标营养需求,还可降低感染并发症和30天死亡,改善患者的营养状况和临床结局。
肠外营养
即:充分认识肠外营养的重要作用,强调SPN,首选工业化多腔袋。最新研究发现,绝大多数重症患者的能量没有达到60%的目标需求。与其他疾病的重症患者一样,新型冠状病毒感染重症患者由于多种原因,单纯饮食、肠内营养难以满足目标营养需要量,而且目前广泛使用的多种抗病毒药物如克立兹具有严重的胃肠道不良反应,也妨碍了患者摄食。能量负平衡(负债)与感染性并发症、住院时间及呼吸机使用时间密切相关,因此肠外营养成为新型冠状病毒感染重症患者的一种必须措施。肠内营养在48~72h内无法达到60%目标能量及蛋白质需要量时,推荐尽早实施SPN,可以使患者从临床及经济上获益。肠外营养推荐使用全合一制剂取代多瓶输注,工业化多腔袋具有多方面的优势,尽管部分患者需要个体化的肠外营养处方配制全合一制剂。肠外营养更易改善营养状况,在疾病治疗和成功脱离呼吸机方面也有积极作用,有助于患者渡过危险期,促进康复。但是要实时检测代谢状况,动态调整给予量,防止过渡喂养。
制剂选择
即:提高肠外营养液中脂肪、氨基酸比例,降低葡萄糖比例,优先选择中长链脂肪乳剂,提高ω-3和ω-9脂肪酸。肠内营养制剂首选普通配方,并存病患者酌情选择疾病特异性配方。新型冠状病毒感染重症患者肠外营养配方要求提高脂肪、氨基酸比例,降低葡萄糖比例,优先选择中长链脂肪乳剂,提高ω-3和ω-9脂肪酸。肠外营养液中增加脂肪供能比例,可提高脱离呼吸机成功率并缩短机械通气时间。肠外营养液中包含ω-3脂肪酸可以显著抑制炎症因子的产生、降低甘油三酯水平、改善肝酶水平,改善气体交换,降低感染并发症、缩短住院时间及ICU时间,同时表现出显著的卫生经济效益。ω-6:ω-3=2.1:1的免疫中性效应可以延长移植器官存活时间。所有上述研究都提示ω-3脂肪酸对新型冠状病毒感染重症患者的细胞因子风暴和HMOFC有益。添加α生育酚,可以增强ω-3脂肪酸的抗炎作用。ω-9脂肪酸具有免疫中性及低致炎性特征,其α生育酚含量丰富,长期使用可提高氧化谷胱甘肽,保护肝功能。不含抗氧化剂的氨基酸注射液对新型冠状病毒感染重症患者可能更加安全。肠内营养制剂首选普通配方。合并糖尿病者选用糖尿病专用特殊医学用途配方食品(food for specialmedical purpose, FSMP);呼吸功能不全患者选择低糖高脂的FSMP,采用“多次少量”的方式来避免餐后呼吸困难和腹胀的发生;荷瘤患者选择肿瘤特异性FSMP。免疫调理型营养制剂理论上可促进重症患者的康复,但要个体化考虑。膳食纤维/益生元、益生菌等对胃肠胀气、腹泻、微生态平衡有一定疗效,但要严格掌握适应证,权衡利弊。增加深色蔬菜、水果及豆类等富含维生素C、维生素E、类胡萝卜素、硒等抗氧化匀浆饮食的摄入,以减少氧化应激损伤。
合并症的营养治疗
即:重视威胁患者生命的并发症和并存病的营养治疗。根据钟南山院士团队的报告:高血压(14.9)、糖尿病(7.4%)是两个最主要的并存病;肺炎(79.1%)、ARDS(3.4%)是两个最主要的并发症,其它疾病及并发症均不超过3%。但是,与非重症患者相比,重症患者平均年龄更大(52岁vs.45岁,P<0.001),并存病更多(高血压23.7%vs.13.3%,糖尿病16.2%vs.5.7%),并发症更高(肺炎94.8%vs.76.1%,ARDS15.6% vs.1.1%)。说明新型冠状病毒感染重症患者并存病、并发症的营养治疗同样十分重要。
(1)ARDS 临床观察发现,ARDS是本次新型冠状病毒感染重症患者的主要死亡原因,其营养治疗遵循上述代谢支持与炎症调节一般原则,抑制过激炎症反应、降低代谢负荷,抑制分解代谢。滋养性肠内营养,允许性低热量肠外营养,足量BCAA,适量ω-3脂肪酸,膳食纤维,限制液体量均是重要考虑。荟萃亚组分析提示,适度的低热量肠内营养可以降低急性呼吸衰竭患者的总体死亡率。与没有肠内营养或≥600kcal/d肠内营养患者相比,入院48h内<600kcal/d肠内营养可以显著降低脓毒性休克患者机械通气及ICU住院时间。短期(连续2天)口服BCAA14.4 g即可显著提高呼吸商(respiratory quotient,RQ),持续口服30天,可显著提高握力,而不增加氧耗(oxygen consumption,VO2)及产热。ARDS患者补充ω-3脂肪酸可以显著持续改善PaO2/FiO2比,并有改善机械通气及ICU时间的趋势,应该成为ARDS患者的合理治疗。
(2)低蛋白血症 文献报告,83%新型冠状病毒感染患者入院时C反应蛋白升高,50%患者入院时白蛋白下降,而且入院后持续降低。白蛋白有多种生理功能如维持胶体渗透压,运输载体,自由基清除剂、抗氧化及抗血小板凝集。低白蛋白血症提示(1)营养状况差,(2)抗氧化、抗自由基及解毒能力下降,(3)急性期炎症反应严重,总结果是临床预后不良。低白蛋白血症还预示所有白蛋白载体药物包括抗生素的剂量调整及其不良反应。单纯静脉输注白蛋白的作用有限,而且不良反应不少,不能作为第一选择,而是要个体化考虑[89]。早期给予富含蛋白质的肠内营养是最佳解决方案。
(3)糖尿病/高血糖 高血糖是一个众所周知的不良临床预后指证。进入ICU24h内的高血糖变异(血糖偏移平均幅度,Mean amplitude of glycemic excursions,MAGE>65 mg/dL)也是30天死亡率升高的独立危险因素。所以,新型冠状病毒感染重症患者尤其是合并糖尿病患者的血糖管理包括控制血糖和稳定血糖两个方面。美国内科学院推荐在使用胰岛素的情况下,将ICU患者的血糖维持在7.8-11.1 mmol/L (140-200 mg/dL),不低于7.8 mmol/L(<140mg/dL)。持续动态监测血糖水平,避免血糖剧烈波动,低血糖同样是重要致死原因。与非糖尿病重症患者不同,糖尿病重症患者平均血糖浓度和高血糖变异与ICU死亡无关。低糖血症(hypoglycaemia)无论对非糖尿病患者还是糖尿病患者来说,都与ICU死亡有关,其切点值相同,均为≤2.2 mmol/L。低血糖(low glucose)的切点值两者不同,非糖尿病患者为4.9 mmol/L,糖尿病患者为3.5 mmol/L。低糖高脂、富含膳食纤维等营养成分的糖尿病专用配方能更好地控制血糖水平,减少胰岛素用量,降低低血糖风险。注册营养师的医学营养治疗在糖尿病管理中发挥重要作用。
(4)高血压 高血压成为新型冠状病毒感染患者最常见的并存病不一定具有特征性,而是可能与人群中高血压的发病率高有关。尽管新型冠状病毒感染重症患者的高血压比例高于非重症患者,可能与重症患者年龄更大有关。虽然高血压是最常见的并存病,但是其营养治疗不是新型冠状病毒感染患者最紧急的问题。新型冠状病毒感染重症患者高血压的营养治疗遵循一般高血压患者的营养治疗原则,具体如下但不限于:停止升高血压的饮食习惯,增加植物性食物摄入,增加身体活动,补充钙、镁、钾、叶酸及维生素D,降低同型半胱氨酸水平,减少钠盐摄入,减少喝酒。充分发挥注册营养师的医学营养治疗在高血压管理中的重要作用。
营养护理
即:高度重视营养护理与管理,及时发现并处理并发症,是保证营养治疗落实到位的先决条件。(1)肠外营养输注管理新型冠状病毒感染重症患者通常选用中心静脉置管或经外周静脉穿刺中心静脉置管输注,速度不宜超过200mL/h,推荐使用静脉输液泵。新型冠状病毒感染重症患者年龄大、免疫力低,是导管相关性血流感染(catheter-related bloodstream infections,CR-BSI)的高危人群。制订持续质量改进计划是降低CR-BSI的有效措施,具体包括(1)注意手卫生,(2)避免不必要的置管,(3)置管时完全无菌屏障预防措施,(4)优先选择锁骨下静脉置管,(5)2%氯己定乙醇溶液消毒皮肤,(6)常规使用含氯己定(洗必泰)的敷贴进行固定,(7)及时更换浸湿或松脱的敷料;(8)尽可能早期拔除导管,(9)首选工业化多腔袋,(10)若出现局部红、肿、热、痛或不明原因发热,需考虑CR-BSI。必要时拔除导管,尖端作微生物培养。高龄及长时间留管是CR-BSI的独立危险因素。(2)管饲肠内营养管理鼻胃管适用于较短时间(4周内)接受肠内营养的患者,预计管饲超过4周者建议经内镜胃/空肠造瘘术。保持营养液温度在40℃左右。推荐使用输液泵持续均匀滴注,开始时20~30ml/h;2h后若无潴留则可10ml/h的速度递增,直至60~100ml/h。每4~6h将胃肠喂养管连接负压吸引以了解有无胃潴留。如鼻胃管肠内营养不耐受,则可采取以下措施:(1)使用促胃肠运动药物(如甲氧氯普胺和红霉素)或镇静药物拮抗剂(纳洛酮和爱维莫潘);(2)改经幽门后管饲喂养。为了预防吸入性肺炎,建议(1)床头抬高30°~45°,(2)高吸入性肺炎风险或正压通气患者,选择鼻空肠置管或经内镜胃/空肠造瘘术。(3)机械通气患者的营养管理38.7%新型冠状病毒感染重症患者使用机械通气。机械通气的正压改变了正常的胸腔负压,间接增加腹腔内压,尤其是驱动压和呼气末正压较高时,腹式呼吸显著减弱,妨碍了经胃肠道营养。因此,营养治疗要循序渐进,待灌注氧合逐步改善后才开始利用肠道,推荐采取五阶梯反向模式即PN→PPN+PEN→EN的形式过渡,并适度加大水份补充。每日2次洗必泰溶液漱口可降低呼吸机相关性肺炎风险。结语
免责声明:内容来源网络,侵权则删
- 第一届军地融合营养与健康保... 2024-04-24
- 2024年4月19-23日,由融通医健期刊出版(北京)有限公司主办,中国健康管理协会临床营养与健康分会、植物营养与健康分会协办的第一...【详细】

